Pohľad na to, ako sa vyvíjala inzulínová terapia – a ako nás dnešné moderné analógy posunuli ďalej.
Prečo dva typy inzulínu?
Zdravý pankreas vylučuje inzulín v dvoch režimoch súčasne. Bazálna sekrécia predstavuje kontinuálne, nízke uvoľňovanie inzulínu, ktoré potláča hepatálnu produkciu glukózy (glukoneogenézu a glykogenolýzu) počas noci a medzi jedlami. Prandiálna (bolusová) sekrécia je naopak rýchla, pulzatilná odpoveď na príjem potravy, ktorá zabezpečuje spracovanie glukózy a ďalších živín vstupujúcich do krvného obehu.
Akákoľvek inzulínová terapia – či už intenzifikovaný inzulínový režim alebo inzulínová pumpa s uzavretou slučkou – sa snažia tieto dva profily napodobniť. Rozdiel medzi inzulínmi z 90. rokov a dnešnými je v tom, ako blízko sa fyziologickému profilu vedia priblížiť.
Bazálne inzulíny: tri generácie
Bazálny inzulín predstavuje základ inzulínovej liečby – nepokrýva príjem potravy, ale zabezpečuje bazálnu potrebu organizmu medzi jedlami a počas noci tým, že tlmí tvorbu glukózy v pečeni. Na rozdiel od bolusového inzulínu nepôsobí nárazovo, ale udržiava relatívne stabilnú hladinu inzulínu počas celého dňa. Jeho cieľom je udržať glykémiu nalačno a medzi jedlami v optimálnom rozmedzí bez výrazných výkyvov.
Prvá generácia: NPH a Levemir – éra dvoch pichaní denne
NPH (napríklad Insulatard, Humulin N) je suspenzia humánneho inzulínu s protamínom. Vrchol účinku má približne 4–12 hodín po podaní a celkové trvanie 12–18 hodín. To znamená, že sa musí pichať dvakrát denne a má výrazný vrchol účinku, ktorý často pretrváva do noci. Nočné hypoglykémie boli na NPH bežné.
Insulin detemir (Levemir) prišiel ako prvý analóg s lepším profilom. Trvanie účinku je 12–20 hodín v závislosti od dávky, profil účinku je plochejší ako NPH, ale u niektorých ľudí sa pichá 2× denne. Mal jednu unikátnu vlastnosť – menší prírastok hmotnosti v porovnaní s ostatnými bazálmi, čo bolo dokumentované vo viacerých metaanalýzach.
Druhá generácia: Lantus, Toujeo, Tresiba – inzulín „raz denne“
Inzulín glargín U-100 (Lantus) zaviedol koncept skutočne dlhodobého bazálu. Po subkutánnom podaní vytvára mikroprecipitáty, ktoré sa pomaly rozpúšťajú – výsledkom je profil bez výrazného peaku a trvanie blízko 24 hodín.
Inzulín glargín U-300 (Toujeo) je trojnásobne koncentrovaná verzia Lantusu. Vyšším koncentrovaním sa pri podaní vytvorí menší depot, ktorý sa rozpúšťa pomalšie a stabilnejšie. Trvanie účinku presahuje 24 hodín a profil je plochší.
Inzulín degludek (Tresiba) funguje na inom princípe – po podaní vytvára rozpustné multihexaméry, ktoré sa pomaly rozpadajú na monoméry. Polčas má okolo 25 hodín a trvanie účinku viac ako 42 hodín. To má dva veľmi praktické dôsledky: ak sa raz omeškáte s pichnutím o pár hodín, neprejaví sa to, a jednotlivé dni sú navzájom prekryté – glykémia je medzi dňami stabilnejšia.
ADA Standards of Care 2026 explicitne uvádzajú, že dlhšie pôsobiace bazálne analógy (U-300 glargín alebo degludek) môžu predstavovať nižšie riziko hypoglykémie v porovnaní s U-100 glargínom u ľudí s diabetom 1. typu.
Tretia generácia: týždenné inzulíny – icodec a efsitora alfa
Od konca roka 2024 je v EÚ registrovaný insulin ikodek (Awiqli) – prvý inzulín, ktorý sa pichá raz týždenne. Funguje to vďaka acylácii mastnou kyselinou, ktorá sa silno viaže na albumín, a tromi mutáciami aminokyselín, ktoré znížili afinitu k inzulínovému receptoru. Polčas je okolo 7 dní.
Inzulín efsitora alfa od Eli Lilly je iný prístup – fúzia inzulínu s Fc fragmentom imunoglobulínu, ktorá tiež umožňuje týždenné dávkovanie. Je v záverečných fázach schvaľovania.
Ako sú na tom v praxi? Pri diabetikoch 2. typu výsledky vyzerajú sľubne – štúdie ONWARDS (icodec) a QWINT (efsitora) ukázali že sú minimálne rovnocenné alebo dokonca lepšie ako denné bazály v znížení HbA1c, s podobnými mierami hypoglykémií.
V diabete 1. typu je obraz opatrnejší. Štúdie ONWARDS 6 a QWINT-5 síce ukázali porovnateľné zníženie HbA1c proti degludeku, ale vyššie miery klinicky významných a ťažkých hypoglykémií. Logika je intuitívna: ak máte na palube 7-dňovú dávku bazálu a dostanete chrípku, pohyb, hormonálne výkyvy citlivosti alebo akékoľvek iné zmeny – nedá sa to rýchlo upraviť. Pre pacientov s diabetom 1. typu a aktívnym životným štýlom to zatiaľ nie je vhodná voľba; pre pacientov s diabetom 2. typu a s nízkou variabilitou potrieb môže byť výrazným zjednodušením života. Nevýhodou týždenných inzulínov je nižšia flexibilita pri úprave dávky.
Praktické porovnanie bazálov
| Inzulín | Trvanie | Profil | Frekvencia | Status |
|---|---|---|---|---|
| NPH (Insulatard) | 12–16 h | výrazný peak | 2× denne | dostupný, lacný |
| Levemir (detemir) | 12–20 h | mierny peak | 1–2× denne | ukončenie výroby 12/206 |
| Lantus (glargín U-100) | ~24 h | plochý | 1× denne | dostupný |
| Toujeo (glargín U-300) | >24 h | veľmi plochý | 1× denne | dostupný |
| Tresiba (degludec) | >42 h | veľmi plochý | 1× denne | dostupný |
| Awiqli (ikodek) | 7 dní | týždenný | 1× týždenne | dostupný v EÚ |
| Efsitora alfa | 7 dní | týždenný | 1× týždenne | pred schválením |
Nastavenie bazálneho inzulínu
Správne nastavenie bazálneho inzulínu je základom stabilnej glykémie. Jeho úlohou je udržať hladinu glukózy vyrovnanú v stave bez príjmu potravy, teda medzi jedlami a počas noci. Znamená to, že pri dobre nastavenom bazále by glykémia mala zostať relatívne stabilná (bez výrazného vzostupu alebo poklesu) počas hodín spánku alebo nalačno.
Hodnotenie bazálu sa preto robí v podmienkach bez aktívneho bolusového inzulínu, bez nedávneho jedla a ideálne aj bez výraznej fyzickej aktivity. V praxi sa využívajú tzv. fasting testy (napr. vynechanie jedla a sledovanie trendu glykémie pomocou CGM). Ak glykémia postupne stúpa, bazálny inzulín je pravdepodobne nedostatočný; ak klesá, môže byť nastavený príliš vysoko.
Pri intenzifikovanom inzulínovom režime sa bazálny inzulín najčastejšie podáva 1–2× denne vo forme dlhodobo pôsobiaceho analógu, zatiaľ čo pri inzulínovej pumpe sa nastavuje ako variabilný bazálny profil počas dňa. Potreba bazálu nie je konštantná – ovplyvňuje ju napríklad cirkadiánny rytmus (napr. dawn fenomén), hormonálne zmeny, stres či ochorenie. Preto je jeho nastavenie dynamický proces, ktorý si vyžaduje priebežné hodnotenie a úpravy.
Bolusové (prandiálne) inzulíny: tri generácie
Bolusový inzulín slúži na pokrytie jedla, korekciu zvýšenia glykémie po jedle a na jej korekciu pri hyperglykémii. Na rozdiel od bazálneho inzulínu pôsobí rýchlo a krátkodobo, pričom napodobňuje prirodzené vyplavenie inzulínu pankreasom po zvýšení glykémie. Správne načasovanie a dávkovanie bolusu sú kľúčové pre udžanie glykémie v cieľovom rozmedzí.
Prvá generácia: Actrapid a humánne regular inzulíny
Actrapid, Humulin R, Insuman Rapid – patria medzi bežné humánne inzulíny. Ich nástup účinku je približne po 30 minútach, vrchol dosahujú po 2–4 hodinách a celková dĺžka účinku je 6–8 hodín. Ich účinok však nie je úplne fyziologický a absorpcia môže byť pomerne variabilná, čo predstavuje problém.
Inzulín je potrebné podať s dostatočným predstihom pred jedlom (ideálne aspoň 30 minút), čo môže byť náročné dodržať. Navyše jeho účinok pretrváva aj po jedle, často až do 8 hodín. Z tohto dôvodu sa kvôli prevencii neskorých hypoglykémií často odporúča zaradiť ešte jedno menšie jedlo, napríklad druhú večeru.
V Európe sa tieto inzulíny stále používajú – sú lacné a pre niektoré špecifické klinické scenáre sú stále zlatým štandardom.
Druhá generácia: rýchle analógy – aspart, lispro, glulisin
NovoRapid (aspartát), Humalog (lispro) a Apidra (glulizín) sú modifikované molekuly, ktoré po pichnutí rýchlejšie disociujú z hexamérov na monoméry – a teda sa rýchlejšie absorbujú. Nástup účinku 10–15 minút, vrchol okolo 60 minút, trvanie 3–5 hodín. Pichanie tesne pred jedlom, lepšie pokrytie postprandiálneho peaku, menej hypoglykémií pred ďalším jedlom.
Pre väčšinu ľudí na MDI a v pumpách to bol najväčší kvalitatívny skok – výrazne sa rozšírila flexibilita stravovania.
Tretia generácia: ultra-rýchle – Fiasp a Lyumjev
Ako posledné prišli Fiasp a Lyumjev, ktoré ešte zrýchľujú nástup pridaním excipientov.
Fiasp je insulin aspartát s pridaným niacinamidom (vitamín B3), ktorý zrýchľuje absorpciu, a L-arginínom pre stabilitu. Oproti NovoRapidu má nástup približne o 5 minút rýchlejší.
Lyumjev je inzulín lispro s pridaným treprostinilom (lokálny vazodilatátor) a citrátom (zvyšuje permeabilitu kapilár). Voči Humalogu má nástup až o 11 minút rýchlejší.
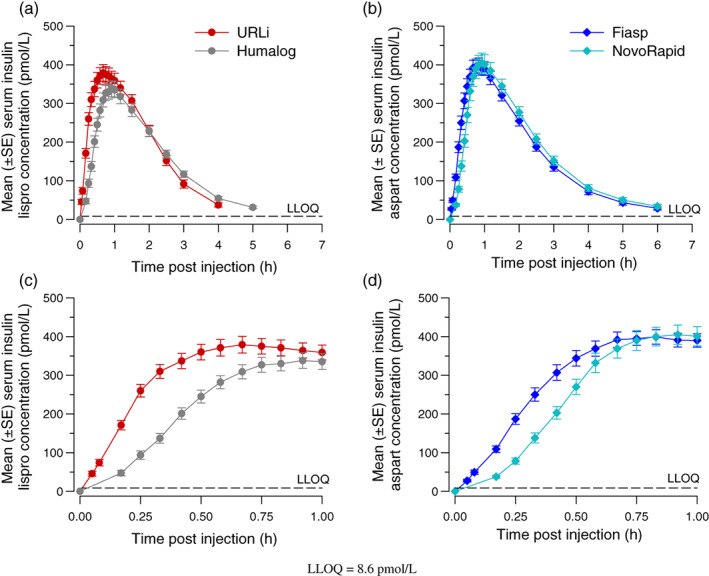
Pekne to vidno na profile zo štúdie porovnávajúcej tieto inzulíny: skorá polovičná maximálna koncentrácia bola dosiahnutá 13 minút po podaní URLi, čo bolo o 6 minút rýchlejšie ako Fiasp, o 13 minút rýchlejšie ako Humalog a o 14 minút rýchlejšie ako NovoRapid.
Metaanalýza randomizovaných kontrolovaných štúdií v Diabetes Research and Clinical Practice zahŕňajúca 9 štúdií s 1 156 dospelými s diabetom 1. typu na inzulínovej pumpe ukázala, že ultra-rýchle inzulíny (Fiasp a Lyumjev) zvýšili 24-hodinový TIR o 1,1 % (95 % interval spoľahlivosti 0,11–2,11) oproti štandardným aspartát a lispro inzulínom. Súčasne znížili čas v hypoglykémii o 0,47 % a postprandiálnu glykémiu po jedle o 0,7 mmol/l (1 hodina) až 1,0 mmol/l (2 hodiny). Cenou za tento prínos je 1,6× vyššia pravdepodobnosť neplánovanej výmeny infúzneho setu — kanyly sa skôr upchávajú alebo dráždia miesto vpichu, najmä pri Lyumjeve kvôli citrátu.
Porovnanie bolusových inzulínov
| Inzulín | Nástup | Vrchol | Trvanie | Zdroj |
|---|---|---|---|---|
| Actrapid (humánny) | 30 min | 1,5 – 3,5 h | 7–8 h | EMA SPC |
| NovoRapid (aspartát) | 10–20 min | 1 – 3 h | 3–5 h | EMC SPC |
| Humalog (lispro) | 15 min | 30 – 90 min | ~ 5 h | EMA SPC |
| Apidra (glulizín) | 10–20 min | 55 min | 4 h | EMA SPC |
| Fiasp (aspartát) | 5–10 min | 55 min | 3–5 h | EMA SPC |
| Lyumjev (lispro) | 1 min | ~45 min | 3–5 h | FDA Lyumjev USPI |
Čo to znamená pre prax
Pre intenzifikovaný inzulínový režim: Kombinácia Tresiby (alebo Toujeo) ako bazálu a Lyumjevu/Fiaspu ako bolusu predstavuje dnes klinické maximum, čo moderná medicína dokáže ponúknuť. Plochý 24+ hodinový bazál zníži variabilitu glykémií medzi dňami a ultra-rýchly bolus dovolí pichnúť inzulín tesne pred jedlom alebo spolu s jedlom. Namiesto desiatok minút pred jedlom.
Inzulínové pumpy a uzavreté slučky: Bazál je nahradený mikrobolusmi rýchleho analógu, takže výber bazálneho inzulínu sa rieši len pre prípad zlyhania pumpy. Nastavenie bolusového inzulínu je tu kľúčové – v AAPS, iAPS a Loop nastavenia DIA a peakTime musia zodpovedať typu inzulínu.
NPH a Actrapid: Každý diabetik 20. storočia tým prešiel. Ale moderné analógy menia kvalitu života natoľko, že ak je dostupná zmena, mali by ste ju využiť. Moderné analógy nie sú luxus, je to štandard, ktorý radikálne znižuje riziko neskorých hypoglykémií.
Týždenné inzulíny: Pre diabetikov 2. typu sú reálnym pokrokom. Pre diabetikov 1. typu zatiaľ nie – vývoj v tejto oblasti je rýchly a v ďalších rokoch sa dočkáme aj špecifických inzulínov pre diabetikov 1. typu s iným kinetickým profilom.